Russian Federation
Russian Federation
Russian Federation
The publication describes a practical example of treatment of a woman with the carpal tunnel syndrome. The article data details the procedure for manual examination of the patient and a set of therapeutic measures that demonstrate the effectiveness of manual techniques.
syndrome of canalis carpi, carpal tunnel syndrome, nerve mobilization, manual therapy
Туннельный синдром запястного канала представляет собой совокупность симптомов, включающих нарушения чувствительности, двигательной функции и вегетативные проявления. Они появляются в результате нарушения кровоснабжения ствола срединного нерва в зоне запястного канала. Причинами могут служить сдавливание или чрезмерное растяжение нерва, а также нарушения его нормального продольного и поперечного скольжения в канале [1-3].
Чтобы установить поражение срединного нерва в запястном канале, следует провести комплексное обследование, которое позволит обнаружить ряд характерных признаков. В частности, необходимо обратить внимание на изменения чувствительности в зоне, которую иннервирует нерв, выявить нарушение функции мышц, находящихся под его контролем, зафиксировать нарушения вегетативных процессов и трофические изменения в соответствующей области. Кроме того, важно определить, на каком именно уровне произошло поражение нервного волокна [1].
Прежде чем войти в запястный канал, срединный нерв формирует чувствительную ветвь, которая обеспечивает иннервацию кожи ладони. Именно поэтому при развитии синдрома запястного канала чувствительность ладонной поверхности сохраняется, однако наблюдается нарушение чувствительности в области большого, указательного, среднего и частично безымянного пальцев. При этом чувствительность самой ладони не страдает. Характерными симптомами синдрома являются онемение и парестезии в зоне иннервации срединного нерва на кисти, которые нередко усиливаются в ночное время или сразу после пробуждения.
В процессе компрессии нервных волокон в первую очередь страдают крупные миелинизированные волокна, которые передают сигналы от проприорецепторов. Это приводит к возникновению функциональной мышечной слабости по типу афферентного пареза. Для своевременного выявления уровня компрессии нерва эффективным способом диагностики считается мануальное мышечное тестирование [4].
Топическая диагностика уровня компрессии срединного нерва при помощи мануального мышечного тестирования
В процессе топической диагностики уровня компрессии нерва следует принимать во внимание ряд физиологических аспектов. Прежде всего, стоит отметить, что нерв формирует свои ветви до того, как достигает мышцы, которую иннервирует. Из этого следует, что даже в случае укорочения мышцы она не способна оказать давление на нерв, обеспечивающий её иннервацию. Кроме того, если нерв подвергается компрессии, это влечёт за собой снижение функциональной активности всех мышц, которые получают иннервацию от данного нерва ниже места поражения.
Срединный нерв иннервирует ряд мышц, которые можно разделить на три основные группы:
1. К первой группе относятся мышцы, получающие иннервацию от общего ствола срединного нерва до отделения от него переднего межкостного нерва. В эту группу входят: круглый пронатор предплечья, лучевой сгибатель кисти, длинная ладонная мышца и поверхностный сгибатель пальцев.
2. Вторая группа включает мышцы, которые иннервирует передний межкостный нерв. Среди них – глубокий сгибатель второго и третьего пальцев, длинный сгибатель большого пальца и квадратный пронатор.
3. Третья группа представлена мышцами возвышения большого пальца (тенара), которые получают иннервацию от срединного нерва уже после того, как он проходит через запястный канал. К этим мышцам относятся: короткая мышца, отводящая большой палец, короткий сгибатель большого пальца и мышца, противопоставляющая большой палец [5-7].
Проведение тестирования мышц, распределённых по группам, даёт возможность точно определить локализацию повреждения срединного нерва. Для осуществления мануальной диагностики мышц, которые получают иннервацию от срединного нерва, требуется, чтобы рука и шея пациента находились в нейтральной позиции – это обязательное условие. Кроме того, в процессе обследования следует выполнить провокационные пробы.
При проведении мануального мышечного тестирования необходимо обеспечить функциональность проб. Это означает, что испытания следует осуществлять в нескольких положениях верхней конечности: в нейтральном, в положении, которое снижает компрессию, и в положении, способствующем её усилению. Также рекомендуется включать «провокационное» тестирование мышц после воспроизведения характерных для пациента движений (например, для сотрудника офиса это может быть имитация работы с компьютерной мышью, а для автослесаря – закручивание болта). Диагностическая методика основывается на последовательности этапов: сначала проводится исходный тест, затем осуществляется провокация, после чего выполняется повторный тест, и в завершение проводится анализ полученных данных [8].
Для диагностики компрессии срединного нерва в запястном канале специалисты используют комплекс специальных тестов. Среди наиболее распространённых методов - проба Фалена, которая проводится в двух модификациях (прямой и обратной), а также исследование на наличие симптома Тиннеля. В процессе диагностики анализируют два ключевых аспекта: проявляется ли при выполнении тестов клиническая картина, характерная для симптомов пациента, и имеется ли разница в реакции между поражённым нервом и нервом, расположенным на противоположной конечности [9,10].
Хотя клиническая картина играет ключевую роль в диагностике КТС, для окончательного подтверждения диагноза требуется применение инструментальных методов обследования. Среди множества доступных диагностических техник особое внимание заслуживают электронейромиография (ЭНМГ) и ультразвуковое исследование [11-13]. Последние научные работы показывают, что диагностика периферических нервов с помощью ультразвука по своей информативности не уступает ЭНМГ в случае синдрома запястного канала [14,15].
В статье приводится клинический случай, иллюстрирующий динамику клинической картины после мануальных методов лечения.
Женщина 56 лет обратилась на прием с активными жалобами на ночные парестезии в правой руке, которые беспокоят в течение последних трех лет, за последние полгода начала просыпаться от онемения руки 2-3 раза в неделю. Спит в основном на правом боку, за компьютером более 6 часов в день, наибольший дискомфорт и максимальную выраженность болевого синдрома доставляли перенос продуктов, купание, письмо. По ВАШ оценивает боль в 6 баллов (из 10), по опроснику Мак-Гилла в модификации Кузьменко В.В., описывает боль как пульсирующую, схватывающую, подобную электрическому разряду, тянущую. Вызывает чувство тревоги, страха, обессиливает, раздражает. Пациентка работает в офисе, не отмечает травм шеи и рук в анамнезе. Она сообщила, что симптомы от месяца к месяцу усиливаются, но до этого момента за медицинской помощью не обращалась. Соматический статус: осмотр не выявил нарушений. Результаты Бостонского опросника показали следующие баллы: 3,45, по шкале функциональных нарушений 2,5, по шкале выраженности симптомов 1,5. Были проведены провокационные тесты: тесты Фалена–Дуркана и тест на компрессию срединного нерва растянутой поперечной связкой запястья дали положительные результаты.
Мануальное мышечное тестирование мышц, иннервируемых срединным нервом при нейтральном положении руки и шеи обследуемого пациента, выявило функциональную слабость короткой мышцы, отводящей большой палец (2/5); короткий сгибатель большого пальца (3/5); мышца, противопоставляющая большой палец (3/5). После проведения провокационного теста ««компьютерной мышки» в течение минуты сила вышеперечисленных мышц уменьшилась до 1/5.
По данным ЭНМГ, отмечается снижение СРВ по сенсорным волокнам срединного нерва: 49,1 м/с слева и 46,1 справа. СРВ по моторным волокнам составляет 52,8 м/с слева и 49,5 м/с справа. Показатели РЛ – 2,1 слева и 2,8 справа. По данным УЗИ запястного канала, структурной патологии не определяется. Индекс размера канала запястья по данным УЗИ составил 0,4.
Клинический диагноз: правосторонний синдром запястного канала.
Пациентке выполнялись приемы мануального воздействия на мышцы кисти и предплечья, методики мобилизации суставов, фасциального релиза и нейродинамическая гимнастика.
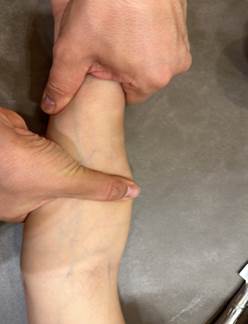
Рис. 1. Методика растяжения удерживателя сгибателей
Пациент располагается напротив врача, его рука согнута в локте, а предплечье повернуто ладонью вверх. Врач, используя мизинец и безымянный палец обеих своих рук, обхватывает большой и мизинец кисти пациента, после чего осуществляет растяжение поперечной связки запястья.

Рис. 2. Методика растяжения удерживателя сгибателей и двигательной ветви срединного нерва
Для растяжения удерживателя сгибателей применяется методика, при которой задействуется мышца, отвечающая за противопоставление большого пальца кисти. В процессе выполнения манипуляции врач фиксирует мизинец и ладонь пациента одной рукой, а другой аккуратно отводит и тянет большой палец, осуществляя при этом наружную осевую ротацию. Благодаря такому приему происходит растяжение мышечных и связочных структур, а также двигательной ветви срединного нерва, что способствует снижению давления в карпальном канале.
.

Рис. 3. Расслабление межкостной мембраны
Врач аккуратно воздействует на мягкие ткани, осуществляя их смещение в проксимально-дистальном направлении и одновременно выполняя скручивающие движения в обратном векторе. Такая мануальная техника способствует снижению тонуса мышц предплечья, расположенных между лучевой и локтевой костью.


а) б)
Рис. 4. Мобилизации и манипуляции в срединном запястном суставе
Положение пациента сидя, кисть пронирована и расслаблена. Врач большими пальцами (дорзально) и указательными (вентрально), наложенными друг на друга, фиксирует головчатую кость при ограничении движения в направлении экстензии, трапецию или трапециевидную кость - при ограничении движения в направлении абдукции (см. рис. 4а).
Процесс мобилизации заключается в следующем: врач, отклоняясь назад, выполняет вытяжение вдоль оси предплечья и совершает ритмичные мобилизационные движения, избегая углового движения в запястье.
Для проведения манипуляции врач сначала обеспечивает пассивное разгибание через точку опоры на фиксированной кости до достижения состояния преднапряжения, затем сгибает кисть пациента и производит тракционный толчок в дистальном направлении (см. рис. 4б).


Рис. 5. Нейродинамическая техника продольного скольжения
Нейродинамические методики. Цель данных манипуляций – создать условия для свободного движения срединного нерва в пределах запястного канала среди окружающих его мягких тканей. Для начала необходимо добиться полного расслабления срединного нерва: первый палец нужно привести к пятому, осуществить сгибание в области лучезапястного сустава, согнуть локоть и привести плечо к туловищу, а в шейном отделе выполнить латерофлексию в сторону пораженной области. Далее следует выполнить разгибание в лучезапястном суставе, одновременно максимально разводя первый и пятый пальцы (принимая форму «веера»). После этого необходимо зафиксировать руку в достигнутом положении на одну-две секунды, а затем плавно вернуться в начальную позицию.
Всего было проведено 4 сеанса с интервалом 5 дней между приемами. Полностью субъективные симптомы перестали беспокоить через 1 месяц от начала лечения. Мануальное мышечное тестирование мышц, иннервируемых срединным нервом, при нейтральном положении руки и шеи обследуемого пациента не выявляло функциональную слабость мышц, иннервируемых срединным нервом: короткой мышцы, отводящей большой палец (5/5); короткого сгибателя большого пальца (5/5); мышцы, противопоставляющей большой палец (5/5). После проведения провокационного теста ««компьютерной мышки» в течение минуты, сила вышеперечисленных мышц не уменьшалась.
По итогам трёхмесячного периода наблюдения после окончания терапевтического курса результаты электронейромиографии продемонстрировали следующие данные: скорость распространения возбуждения по сенсорным волокнам срединного нерва увеличилась с 46,1 м/с до 50,2 м/с справа и с 49,1 м/с до 53,5 м/с слева. Латентное время реакций с обеих сторон составила 2,3. Контрольный осмотр через 6 месяцев не выявил признаков возврата заболевания – пациент не предъявлял жалоб, а электрофизиологические параметры оставались стабильными.
Заключение
Мануальные методы лечения у пациентки с синдромом запястного канала привели к значительному улучшению состояния, субъективные симптомы полностью исчезли, электрофизиологические показатели продемонстрировали положительную динамику, а достигнутая ремиссия сохранялась на протяжении как минимум шести месяцев после окончания терапевтического курса.
1. Skoromec AA, German DG, Ireckaya MV, Brandman LL. Tunnel'nye kompressionno-ishemicheskie mono- i mul'tinevropatii. Moskva: GEOTAR-Media, 2015.
2. Soubeyrand M., Melhem R., Protais M., Artuso M., Crézée M. Anatomy of the median nerve and its clinical applications // Hand Surg Rehabil. 2020;39(1):2-18. doihttps://doi.org/10.1016/j.hansur.2019.10.197
3. McGurk K., Tracey J.A., Daley D.N., Daly C.A. Diagnostic considerations in compressive neuropathies of the upper limb // J Hand Surg Glob Online. 2023;6(1):525-535. doihttps://doi.org/10.1016/j.jhsg.2022.10.010
4. Stefanidi A.V., Balabanova N.V. Dinamicheskiy sindrom zapyastnogo kanala: osteopaticheskaya diagnostika i lechenie // Rossiyskiy osteopaticheskiy zhurnal. 2021. № 52(1). S. 60-68.
5. Olehnik W.K., Manske P.R., Szerzinski J. Median nerve compression in the proximal forearm // J Hand Surg Am. 1994;19(1):121-126. doihttps://doi.org/10.1016/0363-5023(94)90236-4
6. Guo B., Wang A. Median nerve compression at the fibrous arch of the flexor digitorum superficialis: an anatomic study of the pronator syndrome // Hand (N Y). 2014;9(4):466-470. doihttps://doi.org/10.1007/s11552-014-9639-5
7. Omole A.E., To K., Baker J.L., Sawyer S., Wootton J.N. Carpal tunnel syndrome: an integrated review // Cureus. 2023;15(2):e34761. doihttps://doi.org/10.7759/cureus.34761
8. Shacklock M. Clinical Neurodynamics. A new system of musculoskeletal treatment. Elsevier, 2005. 258 p.
9. Mononevropatii: klinicheskie rekomendacii. Ministerstvo zdravoohraneniya Rossiyskoy Federacii. 2022.
10. Gil'veg A.S. Optimizaciya diagnostiki i lecheniya sindroma zapyastnogo kanala [dissertaciya]. Moskva, 2020.
11. Donati D, Rondanelli M, Gasparri C, et al. Manual therapy versus surgery for carpal tunnel syndrome: who benefits and when? Life. 2024;14(1):58. doihttps://doi.org/10.3390/life14010058
12. Wielemborek P.T., Perkowski K., Morgulec-Adamowicz N., et al. Conservative treatment of carpal tunnel syndrome: an umbrella review // Adv Psychiatry Neurol. 2022;31(4):189-198. doihttps://doi.org/10.5114/ppn.2022.121740
13. Oskouei A.E., Talebi G.A., Shakouri S.K., Ghabili K. Effects of neuromobilization maneuver on clinical and electrophysiological measures of patients with carpal tunnel syndrome // J Phys Ther Sci. 2014;26(7):1017-1022. doihttps://doi.org/10.1589/jpts.26.1017
14. Miller L.E., Weber K.A., Winters J.M., Heller G.Z. Neuromuscular ultrasound versus electrodiagnostics for carpal tunnel syndrome: paired-study meta-analysis // HAND. 2024;19(2):371-378.
15. Bennett O.M., Feng C.Y., Keating C.P., Huang J.I. Reference-standard effects on test accuracy in carpal tunnel syndrome. Plast Reconstr Surg Glob Open. 2023;11(6):e4910. doihttps://doi.org/10.1097/GOX.0000000000004910








